
レメロンは、2009年にMSDより販売された抗うつ剤です。
抗うつ剤の中ではNaSSAと呼ばれる新しい種類で、これは「ノルアドレナリン作動性・特異的セロトニン作動性抗うつ薬」と呼ばれ、主にノルアドレナリンやセロトニンを増やす作用に優れる抗うつ剤です。
レメロンの特徴は、他の抗うつ剤とは異なる作用機序で効果を発揮してくれることにあり、これまでの抗うつ剤があまり効かなかった方でもレメロンは効く可能性があり、うつ病治療の新たな選択肢の1つとなっています。
その分、副作用にも少しクセのある抗うつ剤ではあります。
ここでは、レメロンという抗うつ剤の効果や特徴、副作用について紹介しましょう。
Contents
レメロンの効果
まずは、レメロンのイメージをつかんでもらえるようにその特徴を解説しましょう。
良い効果
- 抗うつ作用は強い
- 即効性があり効果発現が早め
- 眠りを深くする作用もあり、不眠症状にも有効
- 他の抗うつ剤と作用機序が異なる
- 口渇、便秘、性機能障害、吐き気といった従来の抗うつ剤で多かった副作用は少ない
他の抗うつ剤と異なる種類の効きであることが重要で、上記のような特徴を持つためしばしば他の抗うつ剤とも併用されます。
効果発現が早め!
レメロンは種々の抗うつ剤の中でも、抗うつ作用が強く、また服用を始めてから効果が発現するまでの期間も短い抗うつ剤になります。
一般的に抗うつ剤は、だいたい2週間ほどは服用を続けないと効果が現れないと言われていますが、レメロンの効果出るまでの期間は服用後数日から1週間程度で実感することもあります。
一方、悪い特徴もあります。
悪い特徴
- 体重増加しやすい・太りやすい
- 日中眠気がでやすい
副作用の現れ方に特徴があります。
従来の抗うつ剤(三環系、四環系、SSRI、SNRI)に見られるような抗コリン作用(口が渇く・便秘)や性機能障害、胃腸障害はほとんどありません。
代わりに眠気と体重増加が出やすいという副作用が目立ちます。
不眠の副作用はないので、逆に言うと睡眠を改善させると言い換えることもできます。
レメロンの適応
レメロンの添付文書の記載を見ますと、「うつ病、うつ状態」に適応があると記載されています。
実際、うつ病・うつ状態に対しての処方は多いのですが、その他の状態にも有効性はあります。
他の抗うつ剤と同様に不安を改善する作用にも優れるため、パニック障害や社交不安障害といった不安障害にも効果を見込めます。
これはセロトニンが増える事が不安の改善につながる他、レメロンの持つセロトニン2C受容体遮断作用にも不安を和らげる効果があるためです。
また、深い眠りを導いてくれる鎮静系の作用を持つことからも、不眠症の方、もしくは他の抗うつ剤治療では不眠の副作用が目立ってしまった方にも良い適応です。
レメロンの抗ヒスタミン作用がかゆみを抑える働きがあるため、慢性の掻痒(かゆみ)に対して、使うこともあるようです(保険適応外)。
レメロンの強さ
抗うつ剤には以下のものがあります。
<第一選択となる抗うつ薬><初期型の抗うつ薬>
- SSRI(パキシル・デプロメール/ルボックス・ジェイゾロフト・レクサプロ)
- SNRI(トレドミン・サインバルタ・イフェクサー)
- NaSSA(リフレックス/レメロン)
<その他の抗うつ薬>
- 三環系抗うつ薬(トフラニール・トリプタノール・ノリトレン・アナフラニール・アモキサン)
- 四環系抗うつ薬(ルジオミール・テトラミド)
- デジレル/レスリン
- スルピリド/ドグマチール
このうち第一選択とされる抗うつ剤にはSSRI、SNRI、NaSSAとがあり、うつ病治療ガイドラインにおいてこれら第一選択の抗うつ剤の中では松竹梅はないものとして取り扱われています。
とはいえ、作用機序の違いや副作用の違いもあるので個人差はあるのですが。
しかしある研究においてレメロンはある意味、一番良い抗うつ剤とされています。
どういうことかと言えば、抗うつ剤は基本的に副作用が何かしら出てしまうお薬で約1年間は少なくとも服用する必要のあるものですから、飲み続け安くかつ抗うつ効果に優れるのがよいわけです。
そこでMANGA studyという有名な研究があり、「抗うつ剤の強さや飲み続け安さをランク付け」したのです。

有効性とは薬の効果で上に行くほど効果が高いことを示しており、忍容性とは副作用の少なさ・飲み続け安さで副作用が少ないほど右に示されます。
つまり一番右上にあるお薬が最も良いことになるのですが、抗うつ効果の強さだけ見るとレメロンが1位であったのです。
ただ、その分飲み続け安いかというとそうではなく「効果は良いんだけど副作用も多いお薬」という位置づけなのです。
実際、その通りで効果の実感は良いのですが副作用も強い(眠気と太る)!
それがレメロンです。
レメロンはこんな人におすすめ
- 抗うつ効果は強い
- 眠気と体重増加が起きやすい
- 他の抗うつ剤の副作用の特徴が違う
「不眠を伴ううつ病」の方に良い適応です。
またほかの抗うつ剤に多い副作用である吐き気や胃部不快感、性機能障害がほとんどないのも特徴で、抗うつ剤を変更する際にレメロンが候補に挙がってきやすいのです。
反対に、「日中に眠気が出てと困る」という場合には飲まない方が良いことになります。
また、レメロンは体重増加の頻度が多いお薬で、1年で10㎏以上太ったという方もいますので、女性は少し気になるかもしれません。
レメロンの用法
レメロンは添付文書には【用法・用量】は以下のように記載されています。
通常、成人にはミルタザピンとして1日15mgを初期用量とし、15~30mgを1日1回就寝前に経口投与する。なお、年齢、症状に応じ1日45mgを超えない範囲で適宜増減するが、増量は1週間以上の間隔をあけて1日用量として15mgずつ行うこと。
要するに、
15mgを1日1回、眠る前に投与か
ということになります。
効果の発現は他の抗うつ剤より早く、1週間程度で効果を感じられる方もいらっしゃいます。
レメロン半錠からスタートは結構良い!
レメロンは「15mg錠・30mg錠」の2つがあります。
この15mg錠から開始することになるのですが、実際は15mgでも多くの場合で強い眠気に苦しむことになります。
内服初期の副作用は、眠気・倦怠感(だるさ)が多くみられます。
したがって7.5mg(半錠)や3.75mg(1/4錠)から開始するのは有効なのです。
ただしこの量では効果を実感できないことが多いため、15mgに1週間後には増やします。
基本的に、過度の眠気やだるさは数日で慣れて気にならなくなることも多いので半錠に減らすのは1週間程度で良いでしょう。
1~2週間様子をみて、レメロンを続けられそうと感じられたら、症状の改善具合と副作用をみつつ15mg→30mg→45mgと徐々に増やしていきます(最大量は45mg)。
抗うつ効果はどのようにあらわれるのか
典型的な経過としては、まずは睡眠が改善され、その後に不安や落ち込み、焦燥感が改善されてきます。
他の抗うつ剤を飲み始めて、イライラやじっとしていられない、不安が強まるなどの症状が出る場合にレメロンに変更すると症状が落ち着くということがしばしばあります。
治療の終了と減薬
6~12ヶ月間(治療ガイドラインでは9-14か月)服薬を続けて、再発徴候がなく気分も安定していることが確認できれば、その後2~3ヶ月かけてゆっくりとお薬を減薬していき、治療終了となります。
レメロンの効果が十分に出て、気分が十分安定したと感じられても、そこから6~12ヶ月はお薬を飲み続けましょう。この時期が一番再発しやすい時期だからです。
レメロンが効果ない場合
最大量の45mgまで増量して1~2か月経過をみても効果がない改善が全く得られない場合は、レメロンが効いていないと考えられますので、別の抗うつ剤に切り替えるか、非定型抗精神病薬を併用するなど増強療法を検討します。
レメロンの副作用と他剤との比較
レメロンの添付文書の副作用一覧を見ると数え切れないほどの副作用が羅列されています。
主な副作用
傾眠、口渇、倦怠感、便秘、AST上昇、ALT上昇、体重増加、浮動性眩暈、頭痛、γ-GTP上昇、紅斑
重大な副作用
不安、焦燥、興奮、錯乱、発汗、下痢、発熱、高血圧、固縮、頻脈、ミオクローヌス、自律神経不安定、セロトニン症候群、無顆粒球症、好中球減少症、感染症、痙攣、肝機能障害、黄疸、低ナトリウム血症、低浸透圧血症、尿中ナトリウム排泄量増加、高張尿、意識障害、抗利尿ホルモン不適合分泌症候群、SIADH、皮膚粘膜眼症候群、Stevens-Johnson症候群、多形紅斑、QT延長、心室頻拍
レメロンに起こりうる副作用を全て羅列してもお薬の特徴はつかめませんね。
お薬のイメージをつかんでもらうため、レメロンで最も問題になる副作用を2つピックアップしましょう!
レメロンの副作用で代表的なものは次の二つです。
- 体重増加
- 眠気
これは、レメロンが神経伝達物質であるヒスタミンをブロックすることによって起こります。
「抗ヒスタミン作用」または「ヒスタミンブロック作用」と呼ばれ、レメロンは抗ヒスタミン作用が強いことが大きな特徴です。
抗ヒスタミン薬として有名なものに花粉症などのアレルギーのお薬がありますが、飲んだことがある方ならとても眠くなることはお分かりいただけると思います。
レメロンを飲む方はこの抗ヒスタミン作用で苦しんで飲み続けることが難しくなってしまいます。
反面で、他の抗うつ剤でよくみられる副作用は出ないというメリットもあります。
他の抗うつ剤でよくある副作用で、レメロンでは逆に起きにくい副作用は以下のものです。
- 胃腸障害(吐き気や胃部不快感)
- 性機能障害(性欲減退、射精障害など)
- 抗コリン作用(口渇、便秘、尿閉など)
- 不眠
抗うつ剤は基本的に神経伝達物質「セロトニン」を増やすことで効果を発揮しますが、セロトニンを増やす作用は脳だけでなく胃腸にあるセロトニン3受容体も刺激してしまうのです。
これによって胃腸症状が出るのですが、レメロンはセロトニン3受容体を反対に遮断して、胃腸では悪さをしづらい特徴があります。
そればかりか、SSRI/SNRIとレメロンを併用すれば、SSRI/SNRIの胃腸でのセロトニン受容体刺激作用をレメロンが打ち消してくれるため、胃腸障害の副作用の頻度を減らせるということにもなります。
また、性機能障害はセロトニン2受容体を刺激するために起こりますが、逆にレメロンはセロトニン2受容体を遮断する働きがあります。
これも胃腸障害と同じく、レメロンを併用することで、他の抗うつ剤の性機能障害の副作用を軽減できる可能性があります。
このようにレメロンは、「他の抗うつ剤の副作用を減弱させる」可能性があるのです。
それでは、レメロンのメインの副作用となる「体重増加」「眠気」について解説しましょう。
レメロンの太る副作用

先に説明した通りレメロンの「抗ヒスタミン作用」によります。
レメロンは、抗うつ剤の中でもトップクラスに抗ヒスタミン作用の強いお薬であり、
そのため、体重増加の副作用も強く出現してしまうのです。
1年服用して10㎏以上太ったという方は何人もいます。
元々、神経伝達物質であるヒスタミンには食欲を抑制する働きがあります。
レメロンの抗ヒスタミン作用によってレメロンをブロックすると逆に食欲が出やすくなってしまうのです。
また、代謝が落ちることもわかっておりもともとと同じ量を食べていても太りやすい体質になっているのです。
対処法
レメロンを飲んだからといって必ず太るわけではありません。
食欲増進作用と、代謝が落ちることによって太りやすい体質になってしまうことが原因です。
こればかりは運動と食事でコントロールするしかありません。
薬をやめればいくらか痩せはしますが、太ってしまったあとは薬をやめれば元に戻るというわけではないことに注意が必要です。
太ってからでは戻すのが大変なので、レメロンを飲み始めたら食欲が増えて代謝が落ちていることを念頭に入れ生活することが重要になります。
別の抗うつ剤に変えてみるという手もあります。
候補に挙がるのは、「太りにくい」という視点だけから見ればSNRIであるサインバルタ、SSRIのジェイゾロフトあたりが候補に挙がります。
一部の四環系やデジレル、トレドミンなども体重増加の副作用が少なめですが、これらは抗うつ効果も弱いため、切り替えは慎重に判断しなければいけません。
レメロンによる日中の眠気
レメロンは抗ヒスタミン作用が強く、 多くのケースで眠気が生じます。
眠気が強力な抗うつ剤を「鎮静系抗うつ剤」といいますが、まさにレメロンはそのお薬の1つです。
これも太る副作用と同じで、神経伝達物質「ヒスタミン」が絡みます。
抗ヒスタミン作用を起こすお薬で有名なものにアレルギーや花粉症のお薬がありますが、レメロンで眠気が生じるのはこれらのお薬と同じ原理です。
※ほとんどが抗ヒスタミン作用によるものですが、α1受容体遮断作用、5HT2遮断作用なども眠気の一因となっています。
対処法
基本的に飲み初め初期の眠気であれば、時間とともに身体が薬に慣れてしまって改善してしまうこともあります。
ですので飲み初め1,2週間の眠気は様子を見てもらっています。
いったん半分にするなどして量を減らして身体を慣れさせるのを優先するのです。
同時に飲むタイミングを変えてみるのもいいでしょう。
レメロンは「寝る前に服用する」よう指示されていると思いますが、日中の眠気が困る場合は、少し飲む時間を早めると上手くいくことがあります。
寝る直前ではなく、数時間ずらして夕食後にすれば翌日の日中への眠気の持越しがなくなる可能性もあります。
これでも難しければドグマチールやジェイゾロフト、レクサプロ、サインバルタ、トレドミンあたりの眠気の出づらい抗うつ剤に変更しても良いかもしれません。
離脱症状
レメロンを減量したとき、耳鳴り、しびれ、めまい、ふらつきなどを生じることがあります。
これはレメロンの血中濃度が急に下がったために起きる反応で、「離脱症状」と呼ばれています。
耳鳴りが「シャンシャン」鳴り、 手足が 「ビリビリ」痺れるため、俗に「シャンビリ」と呼ばれ、正式には「中断症候群」といいます。
つまりその名の通り、お薬を中断することによって出る不快な症状をいうわけです。
中断でなくても、飲み忘れによって一時的な中断になってしまった時に出現することもありますし、自己判断での減薬や断薬、ときに主治医の指示に従って減らしているときにさえ起こりえます。
一般的な「離脱」といってしまうと麻薬や覚せい剤などの薬物依存、アルコール依存のイメージです。
レメロンは依存性のあるお薬ではありませんので「中断症候群」としているのです。
しかし「離脱症状」「シャンビリ」がわかりやすいのでここではあえて「離脱症状」もしくは「シャンビリ」と呼ぶことにしましょう。
離脱症状の種類
「シャンビリ」というのは、耳鳴りが「シャンシャン」鳴り、 手足が「ビリビリ」痺れたり、頭に電気が走ったような症状がでることが特徴的なためです。
耳鳴り、しびれ(電気が走るような感じ)、めまい、発汗、吐き気、震え、ソワソワ感などがあります。
いつ頃でて、いつまで続く?
減薬・断薬して3日以内に出現することがほとんどです。
とはいっても初めて処方されて、翌日中止してもこのようなことは起こりません。
およそ1か月以上内服が一つの目安になります。
再度、レメロンを元の量服薬すればすぐに症状は改善します。
逆にそのまま放置すると、1,2か月は症状が続きます。
長いと数か月から年単位の報告まであります。
離脱症状はなぜ起こる?
離脱症状はレメロンの血中濃度の急激な低下に身体が対応しきれずに生じると考えられます。
おそらくセロトニンの急激な低下が関係しているのでしょう。
ある程度の期間、抗うつ剤の内服を継続していると、身体は セロトニンが増えている状態(その他さまざまな神経伝達物質の変化がある状態)が定常状態になりそれに基づいて身体の様々な機能を調整するようになります。
それが、ある日突然入ってこない、あるいは入ってくる量が予想外に少ない、となると身体はパニック状態になります。
結果として、様々な自律神経症状が体に現れ、耳鳴り、めまい、しびれ、頭痛などが生じるのです。
レメロンは離脱症状を起こしにくい抗うつ剤
離脱症状は主にSSRI、SNRIに多く認められ、三環系抗うつ剤でも認められます。
その他の抗うつ剤ではほとんど認められません。
出現する頻度は薬剤によって差がありますが、
軽度なものも含めると、 約20%程度の頻度で生じると言われています。
一般に離脱症状の起こりやすさは以下の項目によって決まります。
- 抗うつ剤の半減期(半減期が長いほど起こしにくい)
- 抗うつ剤の強さ(強いほど起こしやすい)
離脱症状は、抗うつ剤の中でも「効果の強いお薬」に多くみられます。
効果の強いお薬の方が、減った時の反動が大きいためです。
レメロンは抗うつ効果の強いお薬ではありますが、ここでいう強さとはどちらかというとうつ状態から躁状態にさせてしまうことがあるほどの強さという意味です。
レメロンで躁状態を誘導する事例はあまりなく、そういう意味では離脱症状の起こしやすさから見たレメロンは安全なお薬だと考えられます。
また、半減期(薬の血中濃度が半分に減ってしまうまでの時間)が短いほど離脱症状が起きやすいと言われています。
レメロンは32時間と長くこの点からも離脱症状は起こしにくいお薬といえます。
| 抗不安薬 | 作用時間(半減期) | 抗不安作用 |
|---|---|---|
| グランダキシン | 短い(<1h) | + |
| リーゼ | 短い(~6h) | + |
| デパス | 短い(-6h) | +++ |
| ソラナックス コンスタン | 中(14h) | ++ |
| ワイパックス | 中(12h) | +++ |
| レキソタン セニラン | 中(20h) | +++ |
| セパゾン | 中(-21h) | ++ |
| セレナール | 長い(56h) | + |
| バランス コントール | 長い(-24h) | + |
| セルシン ホリゾン | 長い(50h) | ++ |
| リボトリール ランドセン | 長い(27h) | +++ |
| メイラックス | 超長時間(-200h) | ++ |
| レスタス | 超長時間(-190h) | +++ |
離脱症状の対処法
レメロンの離脱症状は、ほとんどの場合で「勝手に減薬・断薬した」ことで起きます。
中止した3日以内に徐々に離脱症状が出現してきます。
この場合、レメロンを再開すればすぐに症状は改善します。
様子を見る場合には1,2か月は続くでしょう。
長い場合には数か月から年単位という報告まであります。
離脱症状を起こさないように減薬・断薬するために
※自己判断での減薬はおやめください。
医師の判断で減薬をすすめていくときにも離脱症状を起こしてしまうことはあります。
これによって減薬できない場合の方法をご紹介します。
1.いったん減薬を延期する
いったんレメロンをもとの量に戻して、数週間後に減薬をしてみるとうまくいくことがあります。
そのときの環境や不安要因など取り巻く状況によっても変わることがあるのでしょう。
2.減薬スピードを落とす
離脱症状の対処法の基本です。
離脱症状は急激な変化によって起こるので身体に気づかれないように減らしていくのです。
例えばレメロン最大量の45mgを内服していたとしましょう。
もし30mgに減薬したときに離脱症状が出てしまったのなら、一旦37.5mgで2-3週間みて、慣れてから30mgへの減薬に再挑戦してみましょう。
期間も大事で2週間ごとのペースで減らすことが多いのですが、そのペースでだめなときは4週間ごとなど時間的な猶予を置くと良いでしょう。
離脱症状とうつの再発は間違えやすいので注意!
離脱症状が出現すると、レメロンを減らしたりやめたときに症状が起こるので再発してしまったと考えがちです。
主治医に再発前提でお話すると、もしかしたら先生も再発として取り扱ってしまいかねません。
もとより薬が増えてしまうリスクさえあります。
しかし、「離脱症状」と「うつの再発」は全くの別物です。
離脱症状は「抗うつ剤の血中濃度が急に下がった」ために生じただけで、通常3日以内という短い期間で発生します。
一方再発は数週間から数か月の単位で出てくることが多いので、まずは離脱症状というものがあることを認識しておくことが重要です。
レメロン錠15mgの薬価(2018年4月改定)
- レメロン錠15mg:159.8円
- レメロン錠30mg:264.3円
レメロンの最大投与量は45mgなので、最大量を服用する場合は1日に約420円(3割負担:126円)、1か月では12,600円(3割負担:3,780円)かかる計算になります。
ジェネリック(後発品)「ミルタザピン錠」の薬価
- ミルタザピン錠15mg:51.5円
- ミルタザピン錠30mg:85.2円
他の抗うつ剤の薬価比較
| 製剤名 | 最大量(mg) | 薬価 | ||
|---|---|---|---|---|
| パキシル | 40-50 | 5mg:47円 | 10mg:82.8円 | 20mg:143.9円 |
| パキシルCR | 50 | 6.25mg:48円 | 12.5mg:83.2円 | 25mg:144.1円 |
| ジェイゾロフト | 100 | 25mg:85.3円 | 50mg:147円 | 100mg:255.2円 |
| レクサプロ | 20 | 10mg:202.3円 | ||
| ルボックス デプロメール | 150-300 | 25mg:31.2円 | 50mg:53.9円 | 75mg:74.3円 |
| サインバルタ | 60 | 20mg:148.5円 | 30mg:201.4円 | |
| トレドミン | 100 | 12.5mg:15.9円 | 15mg:18.8円 | 25mg:27円 |
| リフレックス レメロン | 45 | 15mg:159.8円 | 30mg:264.3円 | |
| トフラニール | 200-300 | 10mg:9.6円 | 25mg:9.9円 | |
| テトラミド | 60 | 10mg:14.5円 | 30mg:40.4円 | |
| デジレル レスリン | 200 | 25mg:15円 | 50mg:27.1円 | |
レメロンの薬価の負担をおさえる制度
自立支援医療制度(精神通院医療)
自立支援医療制度は、精神的な疾患で苦しい思いをしている患者さんのために、医療費の自己負担額を軽減する制度です。
この制度が適応されると、入院外の医療行為(診察やデイケア、訪問看護やお薬の代金など)が「1割負担」に減額されます。
レメロン45mgの1か月の負担額が3割負担(3780円)→1割負担(1260円)に軽減されます。
※別途処方箋料、再診料、薬剤管理料もかかりますがこれらも1割負担の対象です。
また、支払が過大にならないように所得に応じて毎月の上限額が設定され、その上限額以上の金額の支払いを免除されます。
この制度の認定は「通院をしばらく続ける病状にあると医師が判断する方」が該当します。
この制度はあくまでも「精神疾患」に対してですので風邪薬や花粉症の薬には適応されません。
ジェネリック医薬品「ミルタザピン」に変更する
レメロンのジェネリックであれば約3分の1の価格になります。
次に、ジェネリックについて説明しましょう。
ジェネリック医薬品とは
最初に開発し、承認後に発売する許可を得た新しい薬効成分を持つお薬を「先発医薬品(新薬)」といいます。
先発医薬品の開発には、十数年にもおよぶ長い研究期間と莫大なコストがかかります。
ほとんどが海外メーカー含め大手の医薬品メーカーに限られてしまいます。
先発医薬品を開発した企業は、医薬品の構造や製造方法、用途について特許権を取得し、特許期間中の20年間はその薬の製造・販売を独占することができます。
先発品の特許が切れ(開発中に特許を取得するので、販売後10年前後で特許切れになることが多い)、他の医薬品メーカーがその技術を借りて製造・販売したものを「ジェネリック医薬品(後発医薬品)」といいます。
ジェネリックの特徴をみてみましょう。
1.薬価が安い
先発品に比べてジェネリック医薬品の方が薬価が安いというメリットがあります。
どれくらい違うか、飲み始めに処方されるレメロン錠(ミルタザピン錠)25mgで比較してみましょう。
- レメロン錠15mg:159.8円
- ミルタザピン錠15mg:51.5円
※2018年4月改訂の薬価
どうすればレメロンではなくジェネリックの「ミルタザピン錠」として処方されるのかですが、処方箋の「後発医薬品に変更不可」の欄にチェックと医師のサインがされてなければ、自動的に薬局でジェネリックに変更されて出されることが多いはずです。
クリニックによってもしくは医師によってジェネリックに対する考え方に違いがありますが、今は基本的にジェネリック医薬品を可としていることが多いと思います。
2.成分は同じでも製造方法は違う
「ミルタザピン錠」は先発品の「レメロン錠」と成分は同一ですが、コーティングが異なるので苦みの感じ方や飲み安さが異なることがあります。
ただし同じ薬効のはずなのですが、レメロンからミルタザピンに切り替えることであまり調子が良くなくなったとか、副作用が出たということもなくはありません。
これはお薬の製造方法や製剤工夫が会社によって異なるためです。
もちろん先発品と同じように効果の試験をクリアし、血中濃度の変化(薬物動態)も同等になるように設計はされています。
もちろん同じ成分であっても、「ジェネリックで大丈夫なのかな?」と精神的な影響もあるとは思います。
本当に同じ成分・同じ薬効?
先発品の持つ特許のうち、新しい成分に与えられる「物質特許」、その成分に対する新しい効能・効果に対して与えられる「用途特許」の2つの特許が切れてジェネリック医薬品を製造・販売することができるようになります。
ところがあくまでその成分の存在と効能の特許技術を利用するのみであり、先発品が持つ他の特許(例えば製造方法に与えられる「製法特許」、薬を製剤する上での工夫「製剤特許」など)も存在します。
有効期間が残っている場合もありますし、ここまで技術を借りるとジェネリック医薬品なのに先発品と変わらない価格になってしまうかもしれません。
とすれば製造方法や薬のコーティング部分に使われる添加物などを完璧に先発医薬品と同じにすることが実はできないのです。
同じ主成分が同じ量だけ入っていたとしても、実際には薬が吸収される速度や、有効成分が分解される状態が先発品とは多少異なる可能性があるのです。
これによって「効果」や「副作用」の違いが出うるのです。
それでもジェネリック医薬品が先発医薬品と変わらない効果をうたっています。
「有効性の試験」において統計学的に15%の差は「差が無い」としているので、厳密には10%前後の差異があるものとみなした方がよいのです。
3.間違えやすいお薬名
外来で内服薬のことをたずねると「アメルです!」とお答えいただきますが、「アメル」はジェネリック医薬品の販売メーカー名であり、お薬の名前ではありません。
先発品のレメロンは明治の1社から販売されていますが、ジェネリックの「ミルタザピン錠」は17社の製薬会社から発売されております。
名称はすべて「ミルタザピン錠」で、薬効成分がそのまま製剤名になっています。
これでは区別がつかなくなるために、成分薬剤名のあとに販売会社の名称が加わっています。
例えば【ミルタザピン錠10㎎「アメル」】とか【ミルタザピン錠20mg「サワイ」】などその錠剤のあとに容量(mg)と「 」つきでジェネリックの製薬メーカーの名前がつきます。
つまりジェネリックの数だけ「アメル」が存在することになるのですね。
まとめ -ジェネリック医薬品が持つメリット・デメリット-
レメロンのジェネリック「ミルタザピン」は基本的に成分は同じです。
ただし、製造方法やコーティングに多少の差異はあることがお判りいただけたでしょう。
薬価もレメロンの半値と安く、メリット・デメリットの天秤は「安価であること」と「効果と副作用は変わらないか」ということになります。
日本におけるジェネリック医薬品の承認基準は、他の国と比べて厳しいものとなっています。ですから日本で販売されているジェネリック医薬品は、信頼のおけるものではあるのです。
もちろん臨床試験データで15%前後の差異は認めてはいるのですが、多くの方にとってそれはあまり問題にはなりません。
薬価が安いというメリットは、長期に内服する必要のある抗うつ剤にとってはとても重要なことではあります。
最初からジェネリックであればその心配はないかもしれませんが、先発品から切り替えるときに調子を崩してしまったり、副作用がでないわけではないことは十分認識しておく必要があるでしょう。
参考:レメロンの作用機序
レメロンは、Nassaと呼ばれる種類の抗うつ剤に分類されます。
NaSSAとは「Noradrenergic and Specific Serotonergic Antidepressant」の略で、訳すと「ノルアドレナリン作動性・特異的セロトニン作動性抗うつ薬」になります。
要するに、
ノルアドレナリンとセロトニンを増やすお薬
ということです。
セロトニンやノルアドレナリンとは神経伝達物質で、神経自体は電気的な信号のやり取りですが、神経と次の神経のつなぎはこの神経伝達物質でやり取りされます。
神経伝達物質のうちセロトニン、ノルアドレナリンは気分に関する作用を持っていますので、これを改善させるというわけです。
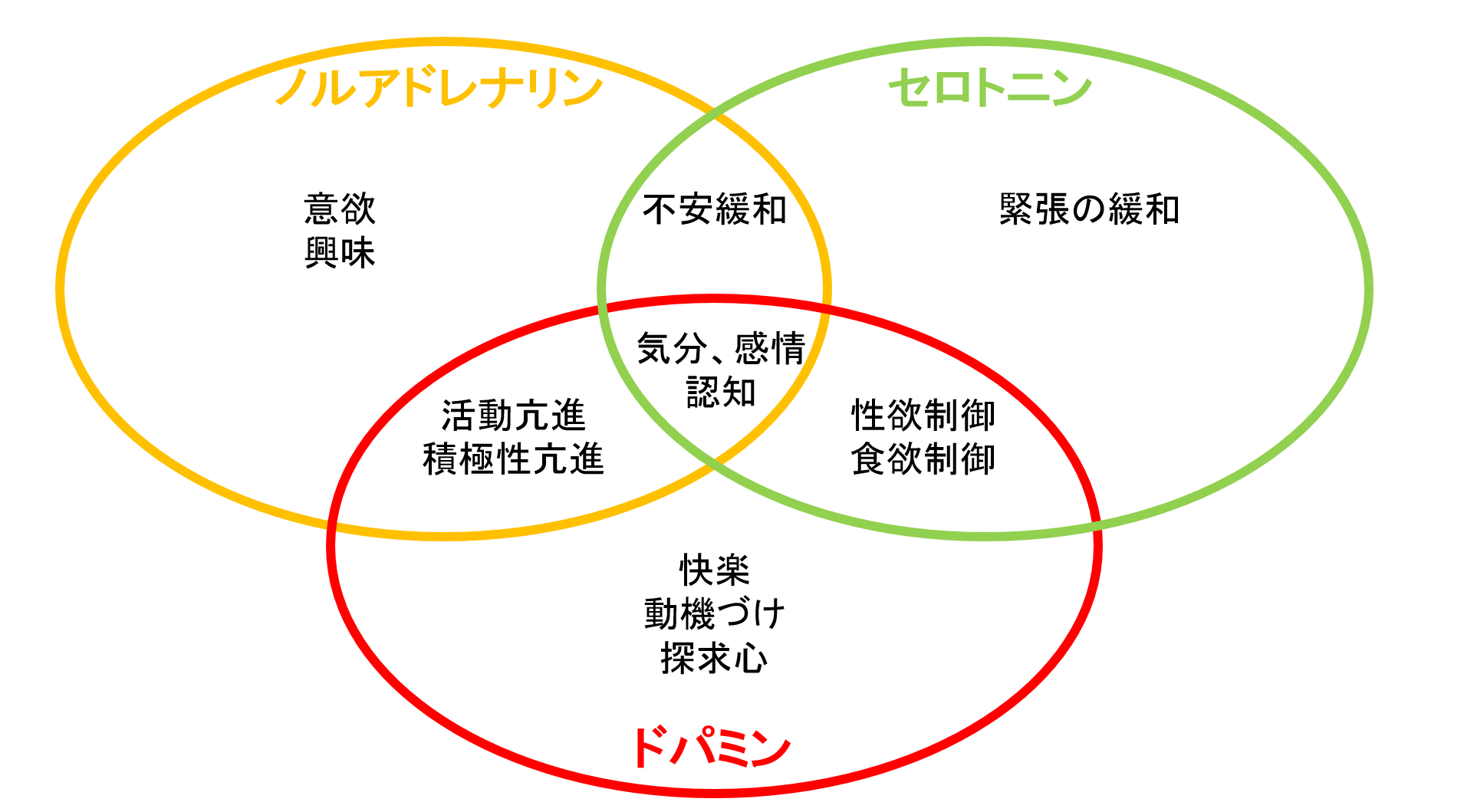
ポイントはレメロンは他の抗うつ剤と違う作用機序でセロトニンとノルアドレナリンを増やすというところにあります。
レメロンのセロトニン・ノルアドレナリンの増やし方
レメロンはセロトニンの分泌自体そのものを増やしてくれます。
従来の抗うつ剤は、間接的にセロトニンを増やす方向に作用させていました。
<SSRI・SNRIなど従来の抗うつ剤の作用機序>
パキシル、ジェイゾロフト、レクサプロなどのSSRIや、サインバルタ・イフェクサーなどのSNRIなどの抗うつ剤は「セロトニンの再取込を阻害する」ことでセロトニンを増やします。神経伝達物質が次の神経に渡そうと放出されても、放出した神経細胞が一部回収する働きをしています。
この自己回収機能を邪魔するのが「再取り込み阻害」という従来の抗うつ剤の主な作用機序です。セロトニンが回収(=再取込)されないようにすれば、いつまでもセロトニンが残るので、結果としてセロトニンの濃度が増えていく、という仕組みです。
レメロンは再取り込みを邪魔するのではなく、分泌量を増やすことで、セロトニンの濃度を上げるのです。
他の抗うつ剤と作用機序が異なるということは、両者を併用すれば相乗効果も期待できるということです(逆に副作用も増えますが・・・)。
レメロンでセロトニンの分泌を増やして、SSRIやSNRIで吸収を抑えれば、セロトニン濃度が大きく上がりそう、というのは想像に難くありません。
実際、SNRIであるサインバルタとレメロンを併用する「カリフォルニアロケット」という治療が流行りました。
結果的に副作用を増やすだけとのことで現在は積極的に行う方法ではありません。







